Перинатальные поражения центральной нервной системы (ППЦНС)
По оценкам ООН, в мире инвалиды составляют 10% от общей численности населения, что порождает ряд этических, социальных и экономических проблем, уровень решения которых является одной из важнейших характеристик современного общества. В структуре детской инвалидности преобладают болезни нервной системы – 19,5%, психические расстройства – 14,3% и врожденные аномалии развития – 21%. В 60% случаев детская неврологическая инвалидность связана с патологией перинатального периода, при этом 24% составляют пациенты с детским церебральным параличом. В РФ каждый третий ребенок имеет различные нервно-психические нарушения, из них 80% обусловлены перинатальными факторами, что определяет высокую социальную значимость данной проблемы.
Перинатальные поражения нервной системы представляют большую группу патологических состояний, объединенных между собой временем воздействия неблагоприятного фактора на плод и новорожденного.Пренатальный период - переход от времени зачатия до начала родов. Перинатальный_ период начинается с 22 –й полной недели внутриутробной жизни плода и заканчивается спустя 7 полных дней после рождения. Интранатальный - период в течении родовой деятельности. Неонатальный – включает 28 дней после рождения. Эмбриональный – от момента зачатия до 10 недель гестации. Эмбриопатии – пороки, возникшие в период с 16 дня после оплодотворения до конца 10 недель беременности. Фетопатии – повреждения в период от 11 недели до окончания родов. (профессорЕ.В.Шниткова. 2022г.)
Настоящая классификация предусматривает подразделение неврологических нарушений периода новорожденности на 4 основные группы в зависимости от ведущего механизма повреждения: I гипоксические, II травматические, III токсико-метаболические и IV инфекционные.
Классификация перинатальных поражений центральной нервной системы у новорожденных. Таблица №1.
Развернуть…
I. Гипоксические поражения ЦНС
|
Патогенетическая характеристика |
Нозологическая форма |
Основные клиническиесимптомы и синдромы |
|
I. А) P 91.0 Церебральная ишемия |
1. Церебральная ишемия I степени (легкая) |
1. Возбуждение и/или угнетение ЦНС (Не более 5-7 суток) |
|
1. Церебральная ишемия II степени (средней тяжести) |
1. Угнетение ЦНС и/или возбуждение (более 7 дней) 2. Судороги 3. Внутричерепная гипертензия 4. Вегетативно висцеральные нарушения | |
|
1. Церебральная ишемия III степени (тяжелая) |
1. Прогрессирующая потеря церебральной активности свыше 10 дней
2. Судороги (возможен эпистатус) 3. Дисфункция стволовых отделов мозга 4. Декортикация 5. Децеребрация 6. Вегетативно-висцеральные нарушения 7. Прогрессирующая внутричерепная гипертензия | |
|
I. Б) P 52 Внутричерепные кровоизлияния гипоксического генеза |
1. Внутрижелудочковое кровоизлияние I-й степени (субэпендимальное) {характерны для недоношенных} |
Отсутствие специфических неврологических симптомов |
|
1. Внутрижелудочковое кровоизлияние II-й степени (субэпендимальное+ интравентрикулярное) {характерны для недоношенных} |
1. Шок 2. Апноэ 3. Угнетение-> кома 4. Судороги 5. Внутричерепная гипертензия (быстро или медленно прогрессирующая) | |
|
1. Внутрижелудочковое кровоизлияние III-й степени (субэпендимальное+ интравентрикулярное + перивентрикулярное) {характерны для недоношенных} |
1. Шок 2. Апноэ 3. Глубокое угнетение-> кома 4. Судороги (чаще тонические) 5. Внутричерепная гипертензия (быстро или медленно прогрессирующая с дисфункцией каудальных отделов ствола) | |
|
· Первичное субарахноидальное кровоизлияние {чаще у недоношенных} |
1. Гипервозбудимость ЦНС 2. Гиперестезия 3. Парциальные (фокальные) клонические судороги 4. Внутричерепная гипертензия (острая гидроцефалия) | |
|
· Кровоизлияние в вещество головного мозга (паренхиматозное) {чаще у недоношенных} |
Клиническая картина зависит от локализации и объема кровоизлияния 1. Возможно бессимптомное течение 2. Гипервозбудимость-> судороги 3. Глубокое угнетение-> кома 4. Парциальные (фокальные) судороги 5. Внутричерепная гипертензия | |
|
I. В)
|
|
Клиническая картина и тяжесть состояния определяются ведущим типом поражения и локализацией |
II. Травматические повреждения нервной системы
|
Патогенетическая характеристика |
Нозологическая форма |
Основные клинические симптомы и синдромы |
|
II. A) Р 10 Внутричерепная родовая травма |
1. Эпидуральное кровоизлияние |
1. Ранняя внутричерепная гипертензия 2. Гипервозбудимость 3. Судороги 4. Иногда расширение зрачка на стороне кровоизлияния. |
|
· Субдуральное кровоизлияние · Супратенториальное |
1. Бессимптомное течение 2. Гемипарез 3. Парциальные судороги 4. Расширение зрачка на стороне очага (непостоянно!) 5. Внутричерепная гипертензия (прогрессирующая) | |
|
· Субтенториальное (инфратенториальное) |
1. Острая внутричерепная гипертензия 2. Тонические судороги 3. Бульбарные нарушения 4. Угнетение-> кома 5. Прогрессирующие нарушения дыхания и сердечной деятельности | |
|
· Внутрижелудочковое кровоизлияние |
1. Гипервозбудимость -> угнетение 2. Судороги (фокальные, мультифокальные) 3. Прогрессирующая внутричерепная гипертензия -> гидроцефалия 4. Нарушения дыхания и сердечной деятельности | |
|
· Паренхиматозное кровоизлияние (геморрагический инфаркт) |
1. Гипервозбудимость 2. Угнетение -> кома 3. Судороги 4. Прогрессирующая внутричерепная гипертензия 5. Очаговые нарушения (зависят от локализации и объема гематомы) 6. Возможно бессимптомное течение | |
|
· Субарахноидальное кровоизлияние |
1. Гипервозбудимость 2. Гиперестезия 3. Острая наружная гидроцефалия 4. Судороги 5. Угнетение -> "бодрствующая" кома" | |
|
II. Б) Р 11.5 Родовая травма спинного мозга |
1. Кровоизлияние в спинной мозг (растяжение, разрыв, надрыв) (с травмой или без травмы позвоночника) |
1. Спинальный шок 2. Дыхательные нарушения 3. Двигательные и чувствительные нарушения 4. Нарушения функции сфинктеров 5. Синдром Клода Бернара-Горнера |
|
II. В) Р 14 Родовая травма периферической нервной системы |
1. Травматическое повреждение плечевого сплетения Проксимальный тип Эрба-Дюшена (С 5-С 6) |
Вялый парез проксимального отдела руки (рук) |
|
· Дистальный тип Дежерина-Клюмпке (С 7-Т 1) |
Вялый парез дистального отдела руки (рук)
| |
|
· Тотальный паралич (С 5-Т 1) |
Вялый тотальный парез руки (рук)
| |
|
· Повреждение диафрагмального нерва (C 3-C 5). |
Дыхательные нарушения ("парадоксальное" дыхание, тахипноэ)
| |
|
· Травматическое повреждение лицевого нерва |
На стороне поражения: 1. Лагофтальм 2. Сглаженность носогубной складки 3. При крике рот перетягивается в здоровую сторону | |
|
· Травматическое повреждение других периферических нервов |
|
III. Дисметаболические и токсико-метаболические нарушения функций ЦНС
|
Патогенетическая характеристика |
Нозологическая форма |
Основные клинические симптомы и синдромы |
|
III. A) Р 70-Р 71 Преходящие нарушения обмена веществ |
1. Ядерная желтуха (билирубиновая энцефалопатия) |
1. Угнетение 2. Апноэ 3. Судороги 4. Опистонус 5. Повторные дистонические атаки 6. Симптом "заходящего солнца" |
|
· Гипогликемия |
1. Бессимптомное 2. Угнетение « возбуждение 3. Судороги | |
|
· Гипомагнеземия |
1. Гипервозбудимость 2. Судороги | |
|
· Гипермагнеземия |
1. Угнетение -> кома 2. Апноэ | |
|
· Гипокальциемия |
1. Гипервозбудимость 2. Судороги 3. Тетанические мышечные спазмы 4. Артериальная гипотензия 5. Тахикардия | |
|
· Гипонатриемия |
1. Бессимптомно 2. Угнетение 3. Артериальная гипотензия 4. Судороги 5. Кома | |
|
· Гипернатриемия |
1. Гипервозбудимость 2. Артериальная гипертензия 3. Тахикардия | |
|
III. Б) P 04 Токсико-метаболические нарушения функций ЦНС |
1. Состояния, обусловленные приемом во время беременности алкоголя, табакокурение, употребление наркотиков и медикаментов, вызывающих зависимость. 2. Состояния, обусловленные действием на ЦНС токсинов (вирусных бактериальных). 3. Состояния, обусловленные действием на ЦНС лекарственных препаратов (или их сочетание) введенных плоду и новорожденному |
1. Гипервозбудимость 2. Судороги 3. Гиперкаузия 4. Угнетение 5. Кома |
IV. Поражение ЦНС при инфекционных заболеваниях перинатального периода
|
Патогенетическая характеристика |
Нозологическая форма |
Основные клинические симптомы и синдромы |
|
IV. A) Р 35 - Р 37 Поражение ЦНС привнутриутробных инфекциях
|
1. Цитомегаловирусная инфекция, 2. Герпетическая инфекция 3. Токсоплазмоз, 4. Врожденная краснуха 5. ECHO-вирусы и др. 6. Сифилис |
|
|
IV. Б) Поражение ЦНС при неонатальном сепсисе
|
1. Стрептококковая инфекция 2. Стафилококковая инфекция 3. Коли-бактериальная инфекция 4. Клебсиеллезная инфекция 5. Синегнойная инфекция 6. Листериоз, 7. Кандидоз |
1. Менингеальный 2. Внутричерепная гипертензия 3. Судороги 4. Кома 5. Гидроцефалия 6. Очаговые нарушения |
Классификация перинатальных поражений нервной системы у новорожденных (2000) разработана Российской Ассоциацией специалистов перинатальной медицины (Володин Н.Н., Буркова А.С., Медведев М.И., Рогаткин С.О., Горбунов А.В., Дегтярев Д.Н., Дегтярева М.Г., Баранов А.А., Бомбардирова Е.Л., Маслова О.И., Яцык Г.В., Барашнев Ю.И., Петрухин А.С., Самсыгина Г.А. и др.).
Классификация перинатальных поражений нервной системы у новорожденных (2000) разработана Российской Ассоциацией специалистов перинатальной медицины (Володин Н.Н., Буркова А.С., Медведев М.И., Рогаткин С.О., Горбунов А.В., Дегтярев Д.Н., Дегтярева М.Г., Баранов А.А., Бомбардирова Е.Л., Маслова О.И., Яцык Г.В., Барашнев Ю.И., Петрухин А.С., Самсыгина Г.А. и др.).
В каждой из групп выделяются: нозологическая форма;степень тяжести повреждения;основные неврологические симптомы и синдромы.Клиническое течение ППЦНСподразделяется на 3 основных периода: острый (1-й месяц жизни), восстановительный, в котором выделяют ранний (до 4-5-го месяца) и поздний (до 1 года, у недоношенных - до 2-х лет) и период остаточных явлений (или последствия) - патология у ребенка за пределами 2-х летнего возраста.
Перед рождением мозг человека напоминает мозг взрослого и в процессе жизни увеличивается в 3 раза, а масса тела в 20 раз В мозге к моменту рождения имеется полный набор нервных клеток, отпущенный на всю последующую жизнь- примерно 150 млрд. нейронов. В процессе жизни новые нейроны не будут образовываться, а часть данных от рождения клеток будет систематически уничтожаться во имя обеспечения его стабильной работы.
1. Гипоксическое поражение ЦНС.
Хронический гипоксический дистресс синдром или хроническая гипоксия – состояние плода, обусловленное не прямым поражением его тканей, а опосредованным – через поражение организма матери, тканей плаценты или пуповины. Хроническая гипоксия занимает ведущее место среди причин поражения ЦНС в перинатальном периоде, представляет собой самостоятельную нозологическую единицу болезни плода и новорожденного, которая занимает в структуре перинатальной заболеваемости и смертности до 50% .(профессорЕ.В.Шниткова. 2022г.)
Причины возникновения гипоксии:
• Возраст первородящих женщин (до 18 или старше 30 лет) ;
• Нарушение физиологического течения беременности, приводящее к развитию хронической внутриутробной гипоксии: соматические и инфекционные заболевания женщины, сопровождающиеся нарушением периферического кровотока, ухудшением транспорта кислорода и метаболическими расстройствами; отягощенный акушерский анамнез (наличие абортов, выкидышей, мертворожденных);гинекологические заболевания инфекционной и эндокринной природы; неправильное положение плода; патологическое течение беременности:гестозы, пре-эклампсия, гипертонус матки, нарушение плацентарного кровотока, фетоплацентарная недостаточность, тромбоз вен, поддержание матки в тонусе.
Асфиксия новорожденного (острая гипоксия):синдром характеризующийся отсутствием дыхания или нерегулярными дыхательными движениями при наличии сердечной деятельности – сложный многофазный процесс, обусловленный острым прекращением или ограничением кислорода, избыточным накоплением в организме углекислоты и недоокисленных продуктов органических кислот.
Факторы риска развития асфиксии новорожденных:преждевременные роды; сахарный диабет, ожирение у матери; гестоз (эклампсия); хроническая гипертензия (гипертоническая болезнь матери); резус-иммунизация матери, ультразвуковые признаки анемии или водянки плода; мертворождения или рождение предыдущих детей в состоянии тяжелой асфиксии; клинические признаки инфекционного заболевания у матери во время непосредственно перед или во время родов (хориоамнионит, повышенная температура перед или непосредственно в родах); подозрение на врожденную инфекцию плода.
Интранатальные факторы риска: преждевременные роды (срок менее 37 недель); запоздалые роды (срок более 42 недель); острая гипоксия плода в родах; разрыв матки; - эмболия околоплодными водами; коллапс/шок у роженицы (любой этиологии) во время родоразрешения; отслойка плаценты; предлежание плаценты; врастание плаценты; выпадение петель пуповины; патологическое положение плода; применение общего обезболивания во время родоразрешения; аномалии родовой деятельности; наличие мекония в околоплодных водах; •нарушение ритма сердца плода; дистоция плечиков; инструментальные роды (акушерские щипцы, вакуум-экстракция).
Последствия.Следствием недостаточной перфузии и оксигенации тканей может стать повреждение головного мозга и других органов или смерть.Нарушение мозгового кровообращения приводят к повышению внутричерепного давления, которое зачастую вызывает экстенсивный некроз мозговой ткани.
Ведущей основой патогенеза перинатальных гипоксических поражений центральной нервной системы у новорожденных является: структурная дезорганизация клеточных мембран, изменение активности трансмембранного транспорта.
В мозге ребенка, испытавшего гипоксическое воздействие, параллельно протекает два процесса: репарация нервной ткани и ее дистрофия. В связи с этим фаза восстановления может растянуться на неопределенное время. Наблюдается феномен отсроченных психоневрологических расстройств. Восстановление неврологического статуса не может быть равноценным выздоровлению. У детей, испытавших гипоксию в перинатальном периоде, имеется церебральная уязвимость, выявляющаяся при повышенных нагрузках (нейроинфекция, стресс, травма и др.).
2. Родовая травма.
Это местное повреждение тканей плода в течение родового акта, обусловленное механическим действием механических сил непосредственно на плод, а не на плаценту или пуповину, проявляющееся поражающим действием в виде разрыва, перелома, растяжения, вывиха, а также местными расстройствами кровообращения в предлежащей части (венозный застой, стаз, отек, кровотечение тромбоз).
Причины, приводящие к родовым травмам: несоответствие размеров таза матери и размеров плода; неправильое положении или вставление плода; патология органов и костей таза матери.
Аномалия родовой деятельностистремительные, быстрые, затяжные роды; акушерские вмешательства: вакуумэкстракция, извлечение за тазовый конец, наложение щипцов, ятрогения при кесаревом сечении; затяжные роды в сочетании с перинатальной гипоксией, быстрая ротация головы, форсированное извлечение плода.
Причины повреждения спинного мозга, коагулопатии. Сосудистые мальформации, опухоли – предрасполагающие факторы.аномалиипредлежания плода (тазовое); неправильное выполнение акушерских пособий, чрезмерные боковые тракции или ротация туловища при фиксированной голове; предрасполагающие факторы – гипоксия, коагулопатии, сосудистые мальформации.
Причины родовой травмы периферической нервной системы: аномальные (разгибательные) предлежания плода, оперативные родоразрешения – неправильное наложение полостных (реже выходных ) акушерских щипцов
Преходящие нарушения обмена веществ: Критический уровень непрямого билирубина в крови (изоиммунизация, гемолиз, кровотечения, инфекции, полицитемия, поражения печени и др.)
3. Токсико-метаболические нарушения функций нервной системы.
Токсические поражения нервной системы у плода и новорожденных, возникающие при применении анестезии и анальгезирующих средств у матери во время беременности, родов и родоразрешении, при приеме матерью опиатов и транквилизаторов, при потреблении табака, алкоголя и других препаратов в перинатальном периоде, вызывающих зависимость.
4. Поражения центральной нервной системы при инфекционных заболеваниях перинатального периода.
• Поражение ЦНС при неонатальном сепсисе.
• Поражения ЦНС при внутриутробных инфекциях (ТОRСН или STARCH – синдром): цитомегаловирусная инфекция, токсоплазмоз, врожденная краснуха, ЕСНО-вирусы, сифилис.
Опасность синдрома STARCH и других вирусных инфекций заключается в том, что они вызывают 80% врожденных пороков развития у детей. Среди них ведущее место занимают поражение центральной нервной системы, врожденные пороки сердца и почек, других органов и систем организма, установлено, что инфицирование плода в I триместре беременности приводит к развитию у него микро-, гидроцефалии, пороков сердца, желудочно-кишечного тракта, мочеполовой системы, скелета, катаракты, глухоты. Инфицирование во II и III триместрах вызывает у плода гепатоспленомегалию, анемию, желтуху, гипотрофию, пневмонию, менингоэнцефалит, сепсис.
Классификация последствий перинатальных поражений нервной системы у детей первого года жизни Российской ассоциации специалистов перинатальной медицины (2005 г.) представлена в Таблице 2.
Развернуть…
|
У детей первого года жизни Последствия церебральной гипоксии – ишемии 1-2 ст (Р 91.0, Р91.2, Р91.4) |
Последствия церебральной ишемии-гипоксии и/или внутричерепного кровоизлияния II-III ст. (P21.9; Р91.1; Р91.2; Р91.5; Р91.8; Р52.1-Р52.9) |
Последствия внутричерепной родовой травмы (P10.0, P10.1–P10.9, P11, P11.0-P11.2) |
Последствия перинатальных дисметаболических и токсико-метаболических нарушений функций ЦНС |
Последствия перинатальных инфекционных заболеваний ЦНС |
|
1. Доброкачественная внутричерепная гипертензия (G93.2) 2. Расстройство вегетативной автономной нервной системы (G90.9) 3. Гиперактивное поведение, гипервозбудимость (F90.1) 4. Нарушение (задержка) моторного развития (F82) 5. Сочетанные формы задержки (F84.8) 6. Симптоматические судороги и ситуационно обусловленные пароксизмальные расстройства (R56.0; R56.8) |
1. Различные формы гидроцефалии (G91.0, G91.1, G91.2, G91.8) 2. Органические формы нарушения психического развития (БДУ F06.9) 3. Формирующиеся и сформированные детские церебральные параличи – ДЦП G80 (G80.0 – G80.9) 4.Симптоматические эпилепсии и эпилептические синдромы раннего детского возраста (G40; G40.1; G40.2; G40.4; G40.6; G40.8; G40.9; G41.0 – G41.9) |
1.Различные формы гидроцефалии (G91;G91.0;G91.1; G91.3; G91.2; G91.8) 2.Расстройство вегетативной автономной нервной системы (G90.9) 3.Гиперактивное поведение, гипервозбудимость (F90.1) 4.Симптоматические эпилепсии и эпилептические синдромы раннего детского возраста (G40; G40.1; G40.2; G40.4;G40.6; G40.8; G40.9; G41.0-G41.9) 5.Очаговые нарушения при травмах головного мозга (парезы и параличи) (G81.1, G82.1,G83.1, G83.2) 6. Поражение ЧМН при родовых травмах (H49.2, G51.0, G51.8, J38.0) 7. Последствия родовой травмы спинного мозга (Р11.5). Перинатальная посттравматическая миелопатия (G81.9;G82.1;G82.3;G82.4;G90.9; G95.1; G95.8) 8.Последствия родовой травмы периферической нервной системы (Р14, Р14.0-Р14.3, Р14.8,Р14.9). Перинатальная посттравматическая невропатия. 9. Периферические парезы и параличи (G54.0, G54.1, G8G83.1, G83.2, G56.2, G83.2) 3.0, |
1. Последствия преходящих перинатальных дисметаболических нарушений (Р57.8, Р57.9, Р57.0, Р74.1, Р74.2) 2. Симптоматические эпилепсии раннего детского возраста (G40, G40.1, G40.2, G40.4) 3. Последствия токсико-метаболических повреждений ЦНС (Р04-Р04.4) |
1. Поражение ЦНС вследствие перенесенного энцефалита, менингита, менингоэнцефалита (G09) 2. Поражение ЦНС вследствие перенесенного неонатального сепсиса: менингита, менигоэнцефалита, вентрикулита (Р36.0-Р36.9) |
Этиопатогенетические группы воздействий, приводящих к ППЦНС (коды по МКБ-10, обозначены в скобках) (ГУ НЦЗД РАМН Студеникин В.М., Хачатрян Л.Г. и др.). Выделено пять этиопатогенетических групп воздействий:
· гипоксия (ишемия - Р91.0, кровоизлияние -Р52.0);
· родовая травма (головного мозга - Р10.0, спинного мозга - Р11.5, периферических нервов - Р14);
· нарушения метаболизма (углеводов - Р70, Ca/Mg - Р71.0, гиповитаминоз К - P53);
· токсическое влияние на нервную систему (Р04);
· инфекционные и паразитарные заболевания (вирусные - Р35, бактериальный сепсис -Р36, паразитарные - Р37).
Степень тяжести ППНС: У детей первого года жизни два основных периода ППНС: период формирования неврологического дефекта (1-3 месяца) и восстановительный период (продолжительность 3-12 месяцев). Для недоношенных детей восстановительный период ППНС может быть продлен до 24-месячного возраста.
Клинические синдромы периода формирования неврологического дефекта:
синдром церебральной возбудимости - P91.3; синдром церебральной депрессии - P91.2; синдром вегето-висцеральных расстройств - G90.8; синдром ликворо-сосудистой дистензии (внутричерепная гипертензия) - G91.8; судорожный синдром -Р90.0; врожденный гипертонус - Р94.1; врожденный гипотонус - Р94.2; другие нарушения мышечного тонуса - Р94.8. Гипертензионно-гидроцефальный синдром - начальная стадия активной гидроцефалии, можно именовать "синдромом ликворо-сосудистой дистензии", а впоследствии (в восстановительном периоде) рассматривать как гидроцефалию (при формировании указанного заболевания).
Клинические синдромы восстановительного периода ППЦНС (до года).
К клиническим синдромам восстановительного периода ППНС относят следующие: задержка этапов психомоторного развития - R62.0; нарушения эмоционально-поведенческой сферы - F98.9; нарушения психоречевого развития -F84.8; нарушения моторного развития (моноплегия или монопарез руки - G83.2, моноплегия или монопарез ноги - G83.1, диплегия - G83.0, гемисиндром вялый - G81.0, гемисиндром спастический - G81.1, гемисиндром неуточненный -G81.9, параплегия или парапарез вялый - G82.0, параплегия или парапарез спастический - G82.1, тетраплегия или тетрапарез вялый - G82.3, тетраплегия или тетрапарез спастический - G82.4); а также гидроцефалия симптоматическая - G91.8, судорожный синдром - R56, бессудорожные пароксизмы - G98.0, вегетативная дисфункция - G90.8, парасомнии - G47.0. Выделение бессудорожных пароксизмов (моторных, психомоторных, метаболических и др.) имеет принципиальное значение, так как судорожный синдром не всегда является эквивалентом эпилепсии, как и бессудорожные припадки неэпилептического генеза.
Запаздывание психомоторного развития ЗПМР (формирования двигательной деятельности, психики, речи у детей) принято различать по степеням тяжести: лёгкая – характеризуется трёхмесячным (и менее) отставанием развития от здоровых детей, не связана с повреждением центральной нервной системы, легко поддаётся коррекции; среднетяжёлая – отставание максимум на полгода, последствие кислородного голодания (ишемии) головного мозга. При раннем лечении возможна компенсация; Тяжёлая – отставание более чем на полгода, результат пороков развития центральной нервной системы (ЦНС), генетических патологий, повреждения головного мозга плода вследствие внутриутробной инфекции, снижения функции щитовидной железы. Нарушения стойкие, способные усугубляться с ростом ребёнка.
Классификация (синдромологическая) последствий (исходов) ППНС у детей старше 12 месяцев.(В. М. Студеникин, д.м.н., Л. Г. Хачатрян, д.м.н. и др.)
Вероятные исходы ППНС на практике сводятся к четырем вариантам: выздоровление (до 30%), органические нарушения (около 30%), функциональные нарушения (около 40%), смерть (редко).
1. Органические последствия ППНС распределяются по четырем основным категориям: с доминированием нарушений моторной сферы; с нарушением психической сферы; симптоматическая эпилепсия; гидроцефалия.
1.1.Органические последствия с доминированием нарушений моторной сферы включают три основные группы заболеваний:
- детский церебральный паралич (ДЦП) - G80.0 (спастическая диплегия - G80.1, детская гемиплегия - G80.2, дискинетический церебральный паралич - G80.3, атактический церебральный паралич - G80.4, смешанный вид церебрального паралича - G80.8);
- поражения нервных корешков и сплетений - G54.8;В основе лежат повреждения нервных корешков, сплетений или отдельных нервов возникающие в интранатальном периоде. Клиническая картина в восстановительном периоде зависит от локализации и тяжести повреждения (ишемия, растяжение, надрыв, разрыв). Травматическое повреждение плечевого сплетения встречается наиболее часто, преимущественно у доношенных новорожденных. Обычно растяжение или ишемия и обусловленные ими двигательные нарушения (парезы) восстанавливаются в периоде новорожденности. А надрывы и разрывы корешков или сплетений приводят к стойкому двигательному дефициту (паралич, плегия) в конечностях.Последствия перинатального поражения ЦНС, периферические парезы и параличи (G54.0, G54.1, G56.2, G83.0, G83.1, G83.2) .
- другие расстройства периферической нервной системы -G64.0.Периферическая нервная система включает в себя нервы и нервные сплетения вне главного и спинного мозга (то есть вне центральной нервной системы). Основной функцией периферических нервов является связь центральной нервной системы с остальным телом и внутренними органами. Входящие и выходящие импульсы проводятся по нервам подобно как по телефонным проводам. Чувствительные нервы проводят информацию об окружающей среде, например, температуру, ощущения прикосновения, боли и положение тела. Моторные нервы посылают биоэлектрические импульсы в мышцы, что приводит к их сокращению и движению. В отличие от головного мозга, периферические нервы не защищены костями позвоночника или черепа, как и не имеют специальных тканевых барьеров между кровью и мозгом (таких как гематоэнцефалический барьер). Таким образом, они в большей степени подвержены воздействию токсинов и механическим повреждениям. Согласно международной классификации болезней десятого пересмотра (МКБ-10) полинейропатия кодируется шифром G60 – G64. Данный класс содержит наименования полинейропатий и других поражений периферической нервной системы.
1.2.Органические последствия ППНС с нарушением психической сферы на практике сводятся к диагнозу: умственная отсталость неуточненная (F79), дальнейшее уточнение степени которой находится в компетенции детских психиатров и медицинских психологов.Умственная отсталость неуточненная (F79), Олигофрения (малоумие) - недоразвитие психических функций вследствие причин, существовавших до рождения ребенка или подействовавших в первые годы его жизни. Олигофрения выражается в том, что формирование большинства функций нервной системы происходит со значительной задержкой, при этом многие важные для адаптации функции не формируются вообще. Характерна динамика олигофрении с отсутствием прогрессирования интеллектуального дефекта. Напротив, следует говорить об эволюционной динамике, выражающейся в постепенном взрослении и накоплении некоторого опыта, частичной адаптации в специально созданных условиях. Традиционно принято разделять олигофрению по степени выраженности на идиотию, имбецильность и дебильность.
1.3. Симптоматическая эпилепсия включает три основные рубрики: эпилепсия с простыми парциальными приступами - G40.1; эпилепсия со сложными парциальными приступами - G40.2; эпилепсия генерализованная - G40.4.
1.4. Гидроцефалия в качестве исхода ППНС характеризуется четырьмя понятиями: гидроцефалия сообщающаяся - G91.0; гидроцефалия резидуальнаявентрикуломегалия - G91.8; гидроцефалия неуточненная -G91.9; гидроцефалия симптоматическая - G91.8.
2. Функциональные нарушения (исходы ППНС) рассматриваются в четырех больших рубриках:
2.1. Нарушения моторной сферы (специфическое расстройство моторной функции - F82.0); Диспраксия— это своеобразное двигательное расстройство, при котором нет ни параличей, ни нарушений мышечного тонуса, но ребенок испытывает трудности в координации и при выполнении сложных и целенаправленных движений. Расстройство нельзя объяснить умственной отсталостью или какими-либо специфическими врождёнными или приобретёнными неврологическими нарушениями. Распространённость составляет около 6% среди детей в возрасте от 5 до 11 лет. Чаще встречают у мальчиков. Возможные этиологические факторы разделяют на две группы: факторы развития и факторы изменения мозговых структур. Гипотеза развития предполагает, что расстройство обусловлено нарушением связи между корковыми и исполнительными двигательными системами, а также разной степенью их созревания. Согласно органической теории, минимальные повреждения мозга создают предрасположенность к развитию расстройств двигательных функций.
Клинические проявления. Наблюдают нарушения динамического и кинестетического праксиса. В раннем детстве моторная неловкость затрагивает все сферы деятельности, требующие координации. Походка неустойчивая, дети часто спотыкаются и ударяются о препятствия, медленнее обучаются бегу, у них поздно формируются связанные с моторикой навыки самообслуживания (застёгивание пуговиц, завязывание шнурков и т.п.). Несформированностьрисуночно-графических навыков часто создаёт проблемы в период начального обучения: плохой почерк, несоблюдение строки, замедленный темп работы. Степень нарушений варьирует от нарушений "тонкой моторики" до грубой двигательной дискоординации. В старшем возрасте часто отмечают вторичные расстройства (заниженная самооценка, эмоциональные и поведенческие расстройства).
2.2. Специфическое нарушение речи и языка F80.0точнее Специфические расстройства речи и развития у детей (СРРР). (Клинические рекомендации 2016г).Специфические расстройства развития речи (specificlanguageimpairment (SLI)) характеризуются первичными нарушениями развития речи, при которых ребенок имеет соответствующий возрасту интеллект, нормальный слух и нормальные условия для овладения речью, задержка в развитии или повреждение проявляются без предшествующего периода нормального развития.
Речевое развитие нарушено на ранних этапах без предшествующего периода нормального развития и не является следствием черепно-мозговой травмы или нейроинфекции.
Данное расстройство характеризуется постоянным течением без ремиссий или рецидивов. В эту категорию не входят дизартрия, ринолалия, афазия, речевые нарушения, обусловленные нарушением слуха, умственной отсталостью, аутизмом, эпилепсией.Синоним: «дисфазия развития» (developmentaldysphasia).Патология перинатального периода как этиологический фактор:гипоксически-ишемическое повреждение ЦНС в перинатальном периоде в виде формирования церебральной атрофии в сочетании с темповой задержкой развития на первом году жизни.Кодирование по МКБ-10:
F80.0 - Специфическое расстройство артикуляции
F80.1 - Расстройство экспрессивной речи
F80.2 - Расстройство рецептивной речи.
v Расстройство экспрессивной речи. Специфическое нарушение развития, при котором способность ребенка использовать выразительную разговорную речь заметно ниже уровня, соответствующего его умственному возрасту, хотя понимание речи находится в пределах нормы. При этом могут быть или не быть расстройства артикуляции.
В это расстройство включаются: моторная алалия; задержка речевого развития по типу общего недоразвития речи (ОНР) I—III уровня; связанная с развитием дисфазии экспрессивного типа; связанная с развитием афазия экспрессивного типа. Задержка речевого развития негативно отражается на развитии психических процессов, поэтому задержка речевого развития (ЗРР) и задержка психического развития (ЗПР) часто наблюдается у детей параллельно и обозначается в литературе как задержка психо-речевого развития (ЗПРР).
v Расстройство рецептивной речи .В это расстройство включаются:дисфазия рецептивного типа, связанная с развитием;афазия рецептивного типа, связанная с развитием;не восприятие слов;словесная глухота;сенсорная агнозия;сенсорная алалия;врожденная слуховая невосприимчивость; афазия Вернике, связанная с развитием.
Необходимо отметить, что в подрубрике F80.3 значится синдром Ландау—Клеффнера — приобретенная афазия с эпилепсией. Данное заболевание не полностью отвечает широкому концептуальному определению СРРР, так как подразумевает несомненную фазу предшествующего нормального развития и коррелирует со специфическими изменениями на ЭЭГ, а также эпилептическими приступами.
2.3. Нарушения психической (эмоционально-поведенческой) сферы: расстройства поведения - F91.0, нервозность -R45.0, возбудимость и детские истерики - R45.1, раздражительность и озлобленность - R45.4);Наиболее распространенные нарушения эмоционально-волевой сферы :
Ø синдром дефицита внимания с гиперактивностью (СДВГ) (F90.0). Его показатели: гиперактивность, нарушение внимания, импульсивность. Нарушение можно разделить на следующие группы: I группа – дети с преимущественной гиперактивностью; II группа – дети с преимущественным нарушением внимания; III группа – дети с гиперактивностью и нарушением внимания. Основные особенности нарушения: ребенок слышит, когда к нему обращаются, но не реагирует на обращение; трудности концентрации внимания приводят к отказу от сложных заданий; ребенок с энтузиазмом берется за задание, но не может закончить его; часто забывает задание, инструкции и др.; при словесном обозначении предметов и др. может продуцировать различные варианты; часто не соблюдает нормы общения и поведения. Специфические особенности: сверхактивность (двигательное беспокойство, говорливость); импульсивность (резкие смены настроения, трудности с организацией собственной деятельности); легко отвлекается шумом и др.; отвечает прежде, чем закончен вопрос; действует, как «заведенный»; вмешивается в разговор или деятельность других; снижено избирательное внимание; часто теряет вещи, в которых нуждается.
Ø аутизм (от лат. autos – погружение в себя) или РАС (расстройство аутистического спектра с 2022г.)- нарушение эмоционально-волевой сферы – частичное или полное нарушение связи и контактов с внешним миром). Представляет собой обособление от реальности, отстранение от окружающей среды. Дети с аутизмом избегают зрительных контактов с окружающими. Они отличаются повышенной мышечной напряженностью (мамы этих детей отмечают, что они настолько напряжены, «словно сделаны из цельного куска дерева»). Основными факторами и причинами детского аутизма являются: 1. Генетические нарушения 2. Нарушения развития центральной нервной системы 3. Инфекционные и токсические факторы могут нарушить развитие мозга ребенка. 4. При нарушении аминокислотного обмена 5. Изменения объема щитовидной железы.
2.4. Другие (разные) неврологические расстройства: (нарушения сна: органической природы - G47.0, неорганической природы - G51.0; недержание мочи органической природы -R32.0, неорганической природы - F98.0; тики -F95.0, другие невротические расстройства -F48.0) [3, 4]. Получивший широкое распространение термин "минимальная мозговая дисфункция" (ММД) не представлен в МКБ-10. Он также не является полным эквивалентом диагноза "синдром дефицита внимания и гиперактивности" (СДВГ). Установление диагноза СДВГ детям в возрасте до 5 лет неправомочно, как и диагноз "энурез" (устанавливается с 5-летнего возраста). В младенчестве основными проявлениями являются малые неврологические симптомы. У старших детей ММД характеризуется задержкой психического развития, гиперактивностью, социальной дезадаптацией. Она встречается у 5% детей младших классов, среди дошкольников заболеваемость составляет 22%.
Лечение перинатальных поражений ЦНС в остром периоде.
Реанимационная помощь.
Оказание реанимационной помощи новорожденному регламентировано приказом «Первичная реанимационная помощь новорожденному в родильном зале» от 28.12.95 № 372, методического письма МЗ СР РФ № 15-4/10/2-3204 от 21.04.10 "Первичная и реанимационная помощь новорожденным детям" для использования в работе лечебно-профилактических учреждений, оказывающих медицинскую помощь новорожденным»; «Реанимация и стабилизация состояния новорождённых детей в родильном зале Методическое письмо Под редакцией проф. Байбариной Е.Н. 2019». Первичные реанимационные мероприятия осуществляются при наличии у ребенка показаний, при условии хотя бы одного признака живорождения: самостоятельное дыхание; сердцебиение (частота сердечных сокращений); пульсация пуповины; произвольные движения мышц. В случае отсутствия всех признаков живорождения ребенок считается мертворожденным.
Объем и характер лечения в родильном зале определяется состоянием ребенка и его реакцией на проводимые реанимационные мероприятия. Поэтому каждые 30 секунд должна производиться оценка состояния ребенка и, в зависимости от результатов этой оценки, принимается решение о переходе на следующий этап реанимационных мероприятий. Оценка состояния ребенка в первые минуты жизни производится по трем основным признакам: наличие и характер самостоятельного дыхания; ЧСС; цвет кожных покровов.
Критериями эффективности проводимых реанимационных мероприятий являются следующие признаки: регулярное и эффективное самостоятельное дыхание; ЧСС более 100 уд./мин. (профессор Е.В.Шниткова. 2022г.)
Наблюдение в палате интенсивной терапии.
· Охранительный режим.
· Совместное пребывание матери и ребенка.
· Купирование отека головного мозга.
· Улучшение церебральной гемодинамики за счет устранения артериальной гипотензии, гипертензии, гиповолемии, полицитемии, гиперволемии, нормализации объема циркулирующей крови и тканевой перфузии.
· Повышение устойчивости мозга к гипоксии, улучшение окислительно-восстановительных процессов.
· Коррекция метаболического ацидоза, укрепление сосудистой стенки, повышение свертываемости крови, гормонотерапия, противосудорожная терапия, антиоксидантная терапия.
Тактика лечения поражения нервной системы у детей в восстановительном периоде:
ноотропная терапия, антиоксидантная терапия, вазоактивные средств, препараты, регулирующие мозговое кровообращение, дегидратационная терапия, средства, выводящие токсические продукты из нервной клетки, противосудорожная терапия, средства устраняющие метаболический ацидоз, средства, применяемые при синдроме повышенной нервно-рефлекторной возбудимости и мышечном гипертонусе , средства, способствующие миелинизации нервной ткани.
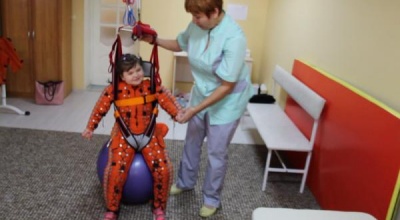
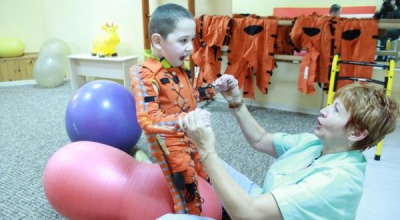
Физические методы реабилитации.
Ø Массаж - общий, локальный, точечный, сегментарный, массаж дыхательной мускулатуры (прямых мышц живота, большой грудной мышцы, косых мышц живота, межреберных мышц – поглаживание, легкое растирание), общий расслабляющий массаж, укрепляющий массаж.
Ø Физические упражнения - рефлекторные, активные, пассивные, пассивные дыхательные упражнения, покачивание на мяче, стимуляция ослабленных и отсутствующих рефлексов врожденного автоматизма.
Ø Упражнения в воде - рефлекторные, пассивные, активные, подводный массаж, ванны с настоями и отварами трав, ручные поддержки, проводки по ванне.
Ø Лечение положением - фиксация конечностей в специальных укладках, кинезотерпия.
Противопоказания к проведении методов физической реабилитации.
Тяжелое состояние ребенка, требующее проведения интенсивной терапии: кровоизлияние в мозг, отек мозга, токсикоз, повторные приступы асфиксии или судорог, быстро нарастающая внутричерепная гипертензия, острая фаза любого инфекционно-воспалительного заболевания, анемия тяжелой степени; распространенные заболевания кожи, незаэпителизированная пупочная ранка; прогрессирующее падение веса.
Длительность диспансерного наблюдения.
Диспансерный учет в течение 2 лет – это идеально!
• По мнению ведущих отечественных неврологов и педиатров, серьезной ошибкой диспансеризации детей с перинатальным поражением нервной системы является преждевременное снятие их с учета, когда еще не известно, как будут развиваться такие кардинально-важные функции, как речь, дифференцированная моторика кисти, гнозис, праксис. Эти функции и у здоровых детей формируются в более поздние сроки, тем более могут иметь задержку в развитии детей с перинатальными поражениями нервной системы.
• Необходимо наблюдение этих детей в возрасте после 2х , 4-6-7 лет (перед поступление в школу), после окончания первого класса, при переходе к предметному обучения и в подростковом возрасте.
• Эти сроки обусловлены возможностью декомпенсации основного заболевания как за счет интеркуррентного фактора, так и под влиянием возрастных нервно-психических нагрузок .
Диагностика и лечение последствий перинатальных поражений в МЦ CORTEX.
На диагностику и лечение пациентов с последствиями перинатальных поражений центральной нервной системы МЦCORTEX принимает пациентов в возрасте 2х до 18 и более лет.
С 2007 по 2009гг. под руководством Академиков РАЕН Василенко Ф.И. и Разумова А.Н. в МЦ CORTEXбыли разработаныметодики патогенетического лечения детского церебрального паралича (ДЦП) и задержек психического и речевого развития у детей (ЗПРР). В 2014г. Методики патогенетической терапии были усовершенствованы, стандартизованы и выведены в отдельный вид лечения – биофизическую активацию нейромоторных и речевых структур с комплексом вспомогательного лечения. Также были разработаны комплексы диагностики лечения для аутизма (РАС), синдрома Дауна, минимальной мозговой дисфункция (ММД), синдрома дефицита внимания и двигательной гиперактивности(СДВГ) , неврозоподобных нарушений ( тики, энурезы, заикания), нарушения сна, невротических эмоциональных расстройств и других неврологических нарушений связанных с перинатальными поражениями нервной системы человека.